Die CAR-T-Zelltherapie, ein innovativer Ansatz zur Behandlung bestimmter Krebsarten, beruht auf der genetischen Veränderung der Immunzellen eines Patienten, um Krebszellen gezielt zu zerstören. Dieser komplexe Prozess erfordert hochspezialisierte Laborverfahren, und die Sicherheit der modifizierten Zellen, des Patienten und des beteiligten medizinischen Personals muss an erster Stelle stehen.
In diesem Artikel werden der Prozess der genetischen Veränderung von CAR-T-Zellen, die entscheidende Rolle der Kontaminationskontrolle und die entscheidende Rolle der persönlichen Schutzausrüstung (PSA) bei der Aufrechterhaltung einer sicheren Umgebung erläutert.
Der Prozess der genetischen Modifikation von CAR-T-Zellen
1. die Sammlung von T-Zellen
- Die T-Zellen werden durch Leukapherese gesammelt, ein Verfahren, das der Blutspende ähnelt.
- Bei der Leukapherese werden T-Zellen aus anderen Blutbestandteilen isoliert.
- Sterile Bedingungen verhindern eine Kontamination in dieser kritischen Phase.
2. isolierung und aktivierung
- Die T-Zellen werden isoliert und in einer kontrollierten Laborumgebung aktiviert.
- Die Zellen werden kultiviert und für die Modifizierung vorbereitet.
3. genetische Modifikation
- Ein Chimeric Antigen Receptor (CAR)- Gen wird eingeführt, um eine gezielte Krebsbekämpfung zu ermöglichen.
- Lentivirale oder retrovirale Vektoren werden verwendet, um das Gen sicher zu übertragen.
- Die Kontaminationskontrolle gewährleistet die Integrität der Änderungen.
4. die Erweiterung
- Modifizierte T-Zellen werden auf ein therapeutisches Niveau gebracht.
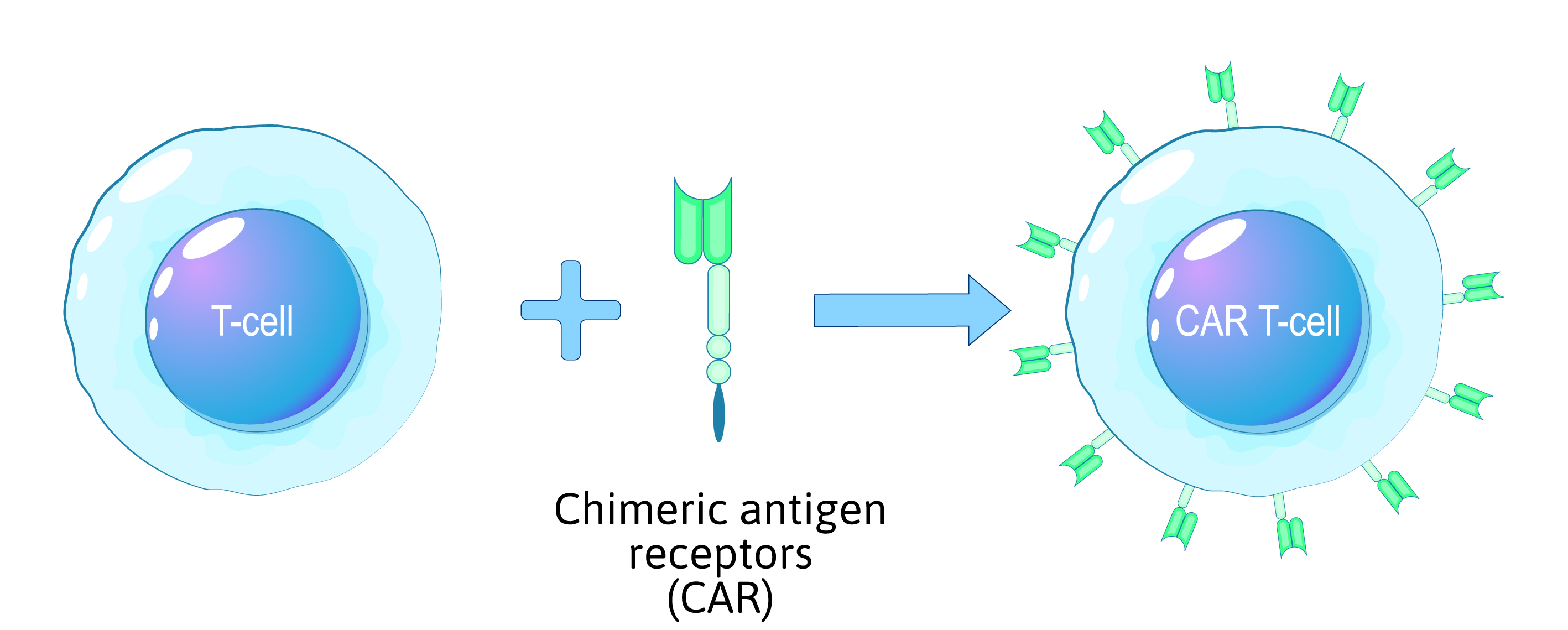 Abbildung 1: Überblick über den Prozess der Reprogrammierung von CAR-T-Zellen.
Abbildung 1: Überblick über den Prozess der Reprogrammierung von CAR-T-Zellen.
5. die Qualitätskontrolle
- Die Zellen werden auf Reinheit, Lebensfähigkeit und Wirksamkeit getestet.
- Nur die hochwertigsten Zellen gelangen in den nächsten Schritt.
6. die Infusion in den Patienten
- Die modifizierten CAR-T-Zellen werden dem Patienten infundiert.
- Dies markiert den Beginn einer gezielten Immunantwort gegen Krebs.
Maßnahmen zur Kontaminationskontrolle
Eine wirksame Kontaminationskontrolle ist während des gesamten Prozesses der genetischen Veränderung von CAR-T-Zellen unerlässlich, um die Integrität der Therapie zu erhalten und die Sicherheit von Patienten und Laborpersonal zu gewährleisten. Zu den wichtigsten Maßnahmen zur Kontaminationskontrolle gehören:
1. sterile Techniken:
Das Laborpersonal muss sich streng an sterile Techniken halten, einschließlich Händewaschen, Kittel und Handschuhe, um sicherzustellen, dass alle verwendeten Geräte und Materialien steril sind.
2. Biologische Sicherheitswerkbänke (BSCs):
Die genetische Veränderung von Zellen findet in biologischen Sicherheitswerkbänken der Klasse II statt, die eine kontrollierte und sterile Umgebung bieten. Diese Schränke tragen dazu bei, mögliche Verunreinigungen einzudämmen und das Laborpersonal zu schützen.
3. Reinraumeinrichtungen:
Die Produktion von CAR-T-Zellen erfolgt häufig in Reinräumen der ISO-Klasse, die speziell dafür ausgelegt sind, ein hohes Maß an Sauberkeit zu gewährleisten und die Verunreinigung durch Partikel zu kontrollieren.
4. isolierende Barrieren:
Physikalische Isolationsbarrieren, wie z. B. Laminar-Flow-Hauben und geschlossene Systeme, werden verwendet, um eine Kontamination während der Zellmanipulation und der Kulturprozesse zu verhindern.
5. Routineüberwachung:
Die regelmäßige Überwachung von Laborumgebungen auf Luftqualität, Oberflächenverschmutzung und das Vorhandensein von Mikroorganismen ist unerlässlich, um potenzielle Verschmutzungsquellen umgehend zu erkennen und zu beseitigen. Zu den üblichen Überwachungsinstrumenten gehören Partikelzähler und mikrobielle Probenehmer.
6. Abfallentsorgung:
Die ordnungsgemäße Entsorgung von Abfallmaterialien, einschließlich potenziell kontaminierter Geräte und biologischer Abfälle, ist entscheidend für die Vermeidung von Kontaminationen. Die Entsorgung kontaminierter Materialien, einschließlich scharfer/spitzer Gegenstände, ist unerlässlich, um eine versehentliche Exposition des Personals zu verhindern.


