La terapia con células T CAR, un enfoque innovador para tratar ciertos tipos de cáncer, se basa en la modificación genética de las células inmunitarias del paciente para que se dirijan a las células cancerosas y las destruyan. Este complejo proceso requiere procedimientos de laboratorio altamente especializados, y es esencial dar prioridad a la seguridad de las células modificadas, del paciente y de los profesionales sanitarios implicados.
Este artículo profundiza en el proceso de modificación genética de las células T CAR, el papel crucial que desempeña el control de la contaminación y la función crítica de los equipos de protección individual (EPI) para mantener un entorno seguro.
El proceso de modificación genética de las células T CAR
1. Recogida de células T
- Las células T se recogen mediante leucaféresis, un proceso similar a la donación de sangre.
- La leucaféresis aísla las células T de otros componentes sanguíneos.
- Las condiciones estériles evitan la contaminación en esta fase crítica.
2. Aislamiento y activación
- Las células T se aíslan y activan en un entorno de laboratorio controlado.
- Las células se cultivan y se preparan para su modificación.
3. Modificación genética
- Se introduce un gen receptor de antígeno quimérico (CAR) para permitir la detección del cáncer.
- Se utilizan vectores lentivirales o retrovirales para administrar el gen de forma segura.
- El control de la contaminación garantiza la integridad de las modificaciones.
4. Expansión
- Las células T modificadas se expanden hasta alcanzar niveles terapéuticos.
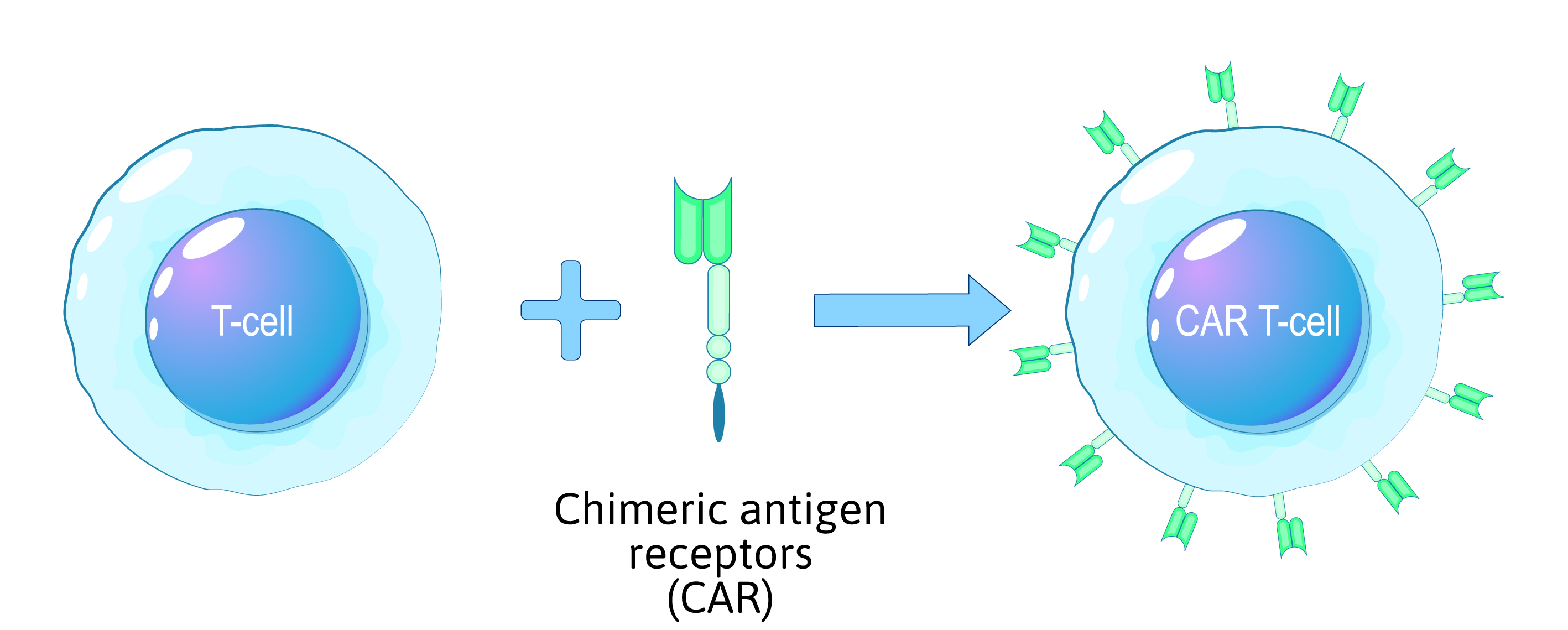 Figura 1: Visión general del proceso de reprogramación de células T CAR.
Figura 1: Visión general del proceso de reprogramación de células T CAR.
5. Control de calidad
- Se comprueba la pureza, viabilidad y eficacia de las células.
- Sólo las células de mayor calidad pasan a la siguiente fase.
6. Infusión al paciente
- Las células CAR T modificadas se infunden al paciente.
- Esto marca el inicio de una respuesta inmunitaria selectiva contra el cáncer.
Medidas de control de la contaminación
El control eficaz de la contaminación es imprescindible durante todo el proceso de modificación genética de las células T CAR para mantener la integridad de la terapia y garantizar la seguridad tanto de los pacientes como del personal de laboratorio. Entre las medidas clave de control de la contaminación se incluyen:
1. Técnicas estériles:
El personal de laboratorio debe adherirse estrictamente a las técnicas estériles, incluido el lavado de manos, el uso de batas y guantes, para garantizar que todos los equipos y materiales utilizados sean estériles.
2. Cabinas de seguridad biológica (CSB):
La modificación genética de las células se lleva a cabo en cabinas de seguridad biológica de clase II, que proporcionan un entorno controlado y estéril. Estos armarios ayudan a contener posibles contaminantes y a proteger a los trabajadores del laboratorio.
3. Instalaciones de salas blancas:
La producción de células T CAR suele tener lugar en salas blancas de clase ISO, diseñadas específicamente para mantener altos niveles de limpieza y controlar la contaminación por partículas.
4. Barreras de aislamiento:
Las barreras físicas de aislamiento, como las campanas de flujo laminar y los sistemas cerrados, se utilizan para evitar la contaminación durante los procesos de manipulación y cultivo celular.
5. Seguimiento rutinario:
La vigilancia periódica de la calidad del aire, la contaminación de las superficies y la presencia de microbios en los laboratorios es esencial para identificar y tratar rápidamente las posibles fuentes de contaminación. Entre las herramientas de control habituales se encuentran los contadores de partículas y los muestreadores microbianos.
6. Eliminación de residuos:
La correcta eliminación de los materiales de desecho, incluidos los equipos potencialmente contaminados y los residuos biológicos, es crucial para prevenir la contaminación. La eliminación de materiales contaminados, incluidos los objetos punzantes, es vital para evitar cualquier exposición accidental del personal.


